Video-Nystagmographie und Video- Okulographie


Mit der Video-Nystagmographie können verschiedenste Untersuchungen durchgeführt werden. Dabei werden die Pupillenbewegungen aufgezeichnet und somit Nystagmen erkannt. Einer der bekanntesten Tests ist die Kalorik. Aber auch das Auftreten von Nystagmen in bestimmten Positionen oder bei vorgegebenen Manövern wird dabei untersucht. Viele Tests finden mit geschlossenem Brillendeckel, also in Dunkelheit statt, so dass das Auge sich nicht in der Umgebung orientieren, fixieren oder ablenken kann. Zwischen den einzelnen Tests muss der Brillendeckel entfernt werden, da dies angenehmer für den Patienten ist, er sich erholen kann und nicht zu stark schwitzt.
Bei der Video-Okulographie wird der Brillendeckel entfernt und ein optischer Stimulus eingesetzt und wiederum die Pupillenbewegung aufgezeichnet. Beim Test darf der Kopf jeweils nicht bewegt werden, sondern nur die Augen dürfen dem Stimulus folgen. Wir empfehlen die optisch stimulierten Tests binoculär durchzuführen.
Die Untersuchungen der Augenbewegungen sind in der Diagnose bei akuten vestibulären Beschwerden und auch bei der Unterscheidung zwischen peripheren und zentralen Läsionen sensitiver als die Magnetresonanztomographie.
Die okulomotorischen Tests werden immer zuerst gemacht, um sicher zu stellen, dass es sich nicht um ein zentrales Problem handelt. Dazu zählen folgende Tests:
Wenn alle vier Tests pathologisch sind, deutet dies klar auf eine zentrale Läsion hin.
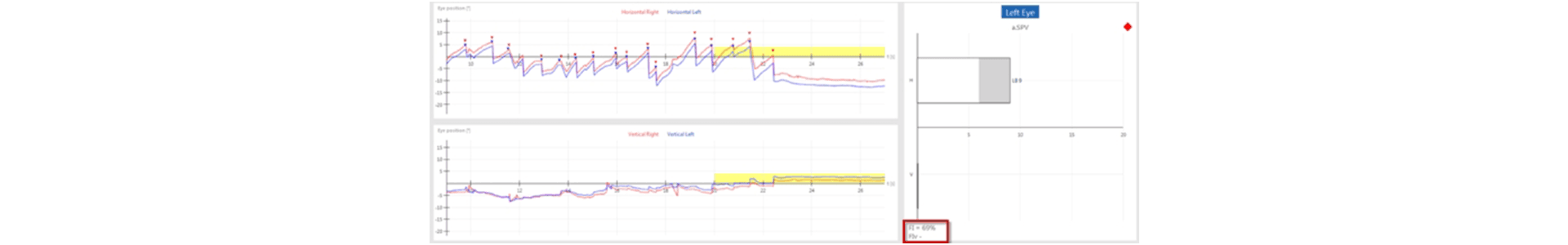
Die VNG-Tests werden immer mit Spontannystagmus begonnen, da diese alle Resultate beeinflussen können. Beim Test blickt der Patient bei geschlossener Brille einfach geradeaus. Dabei wird geprüft, ob Spontan-Nystagmen (SPN) auftreten. Die Testzeit beträgt 60s. Werte über 6°/s gelten als pathologisch.
Pathologischer Befund Spontannystagmus (horizontal):
Mit dem Test wird getestet, ob Nystagmen auftreten, wenn der Patient ein stillstehendes Objekt in extremer Endstellung (z.B. Augen ganz nach rechts) fixieren muss. Es wird also geprüft, wie gut der Patient seine Augenbewegungen kontrollieren kann. Es ist der einzige oculo-motorische Test, bei dem ein pathologisches Resultat peripher oder zentral bedingt sein kann.
Normalbefund Blickrichtungstest:
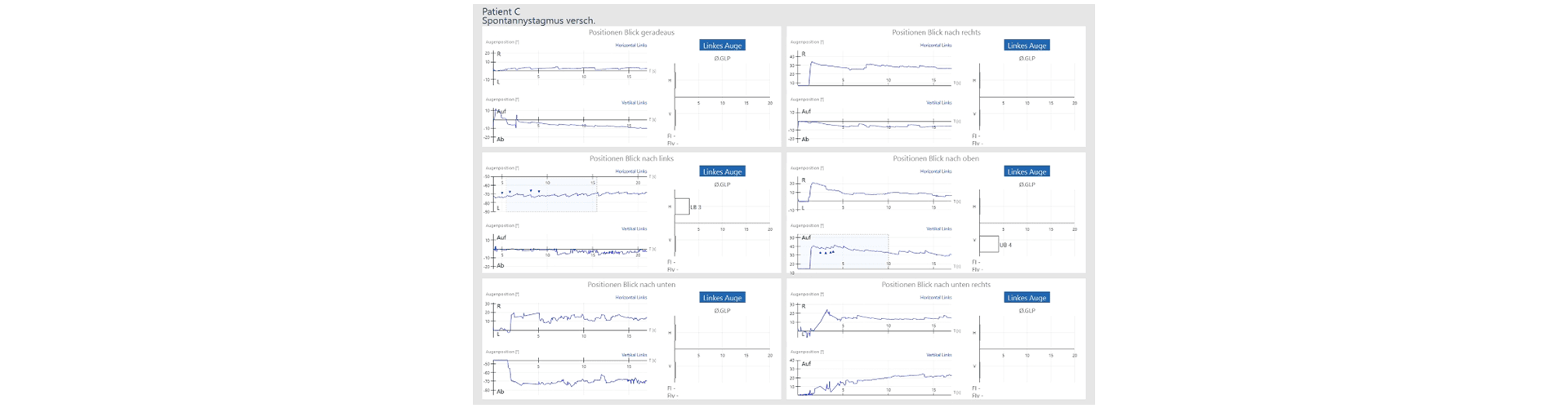
Ablauf des Tests
Wichtig ist dabei, dass der Patient den Kopf ruhig hält und nur die Augen in die jeweilige Richtung bewegt. Wenn der Patient nach rechts schauen muss, und Nystagmen auftreten, sind es jeweils rechtsschlagende Nystagmen. Bei Blick zur lädierten Seite hin, verstärken sich die Nystagmen. Die schnelle Bewegung des Nystagmus erfolgt jeweils in die Blickrichtung.
Was wird angeschaut?
Periphere Ursachen
Zentrale Ursachen
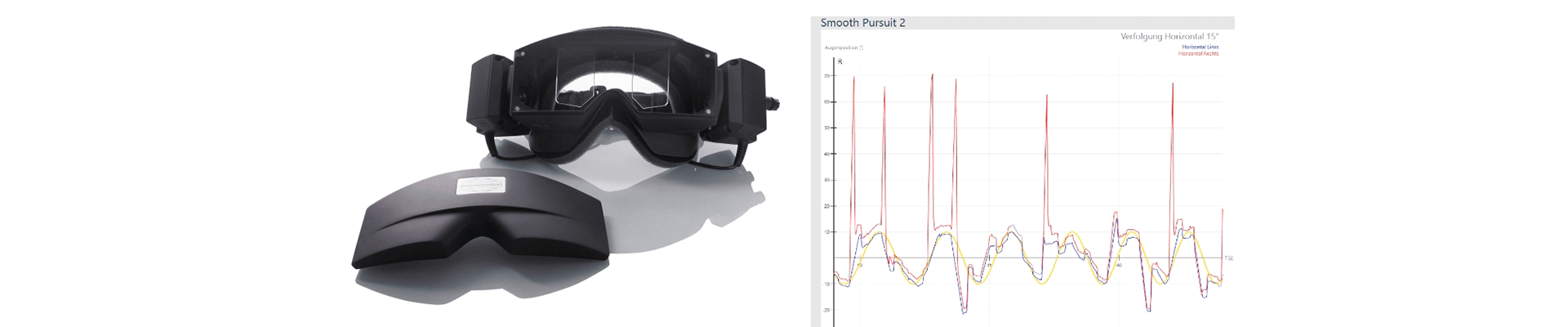
Es wird die Fähigkeit getestet, ein sich geschmeidig bewegendes Objekt genau zu verfolgen. Der Patient muss mit den Augen einem Punkt folgen, der sich horizontal (oder vertikal) hin und her bewegt. Dabei werden die Augengeschwindigkeit sowie die Zielgenauigkeit beurteilt.
Die Fähigkeit zur genauen Durchführung des Blickfolgetests bewertet das zentrale Vestibularsystem des Patienten.
Beim gesunden Patienten ist die Stimulus-Spur (gelb) und die Antwortspur der Augen (rot, blau) identisch. Eckige oder ungenaue Kurven sind pathologisch und deuten auf ein zentrales Problem hin.
Normalbefund Blickfolge Horizontal:
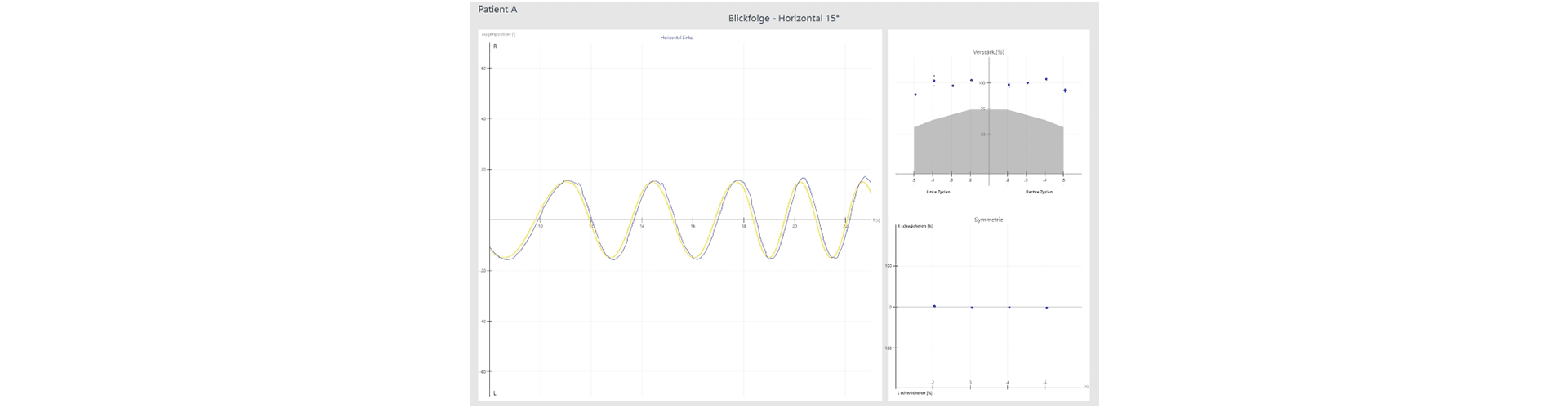
Pathologischer Befund Blickfolge Horizontal:
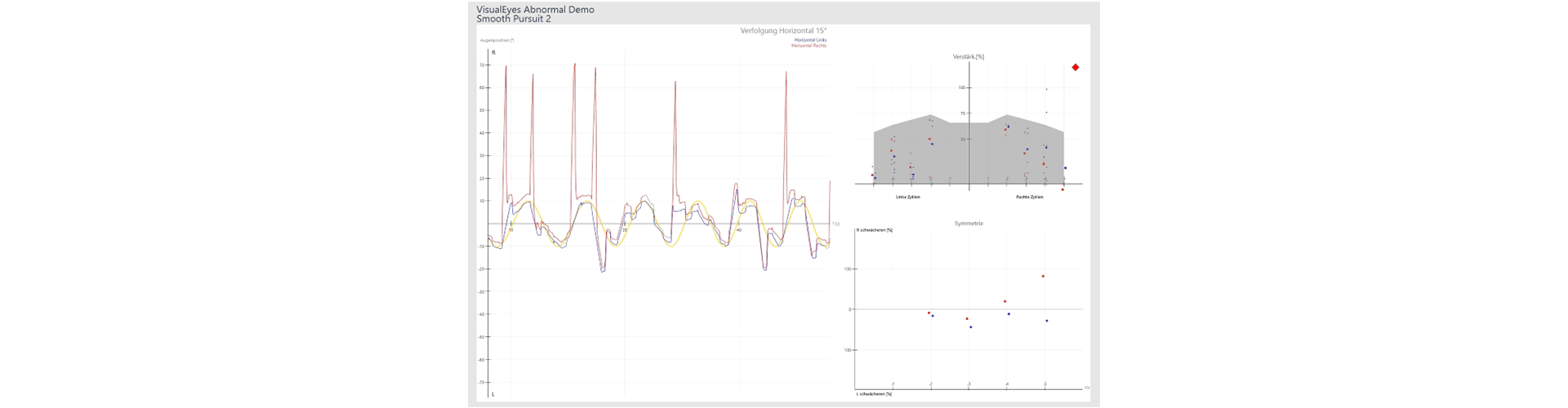
Zur Auswertung dienen zwei Parameter:
Verstärkung: Wenn die Augen dem Ziel ganz exakt geschmeidig folgen, ist die Verstärkung 100%. Wenn abgesehen von den geschmeidigen Augenbewegungen irreguläre sakkadische Bewegungen auftreten, fällt die Verstärkung unter 100%.
Symmetrie: Treten die sakkadischen Bewegungen bilateral (symmetrisch) auf, so kann dies auf diffuse kortikale, basale Ganglien oder eine Kleinhirnerkrankung (Cerebellar) hinweisen. Treten die sakkadischen Bewegungen nur unilateral (asymmetrisch) auf, so kann dies auf eine fokale Läsion mit Beteiligung der ipsilateralen Kleinhirnhälfte, Hirnstamm oder der parieto-okzipitalen Lappen hinweisen.
Es wird die Fähigkeit getestet, die Augen in einer einzigen, schnellen Bewegung von einem bestimmten Punkt zu einem anderen plötzlich erscheinenden Zielpunkt präzise zu bewegen. Der Patient muss also einen springenden Punkt verfolgen. Es wird die zufällige Erscheinung des Punktes (Random Saccade) zum Testen genutzt, da so der nächste Zielpunkt nicht vorhersehbar ist.
Die Fähigkeit zur genauen Durchführung von Sakkadentests bewertet das zentrale Vestibularsystem des Patienten.
Normalbefund Sakkadentest:
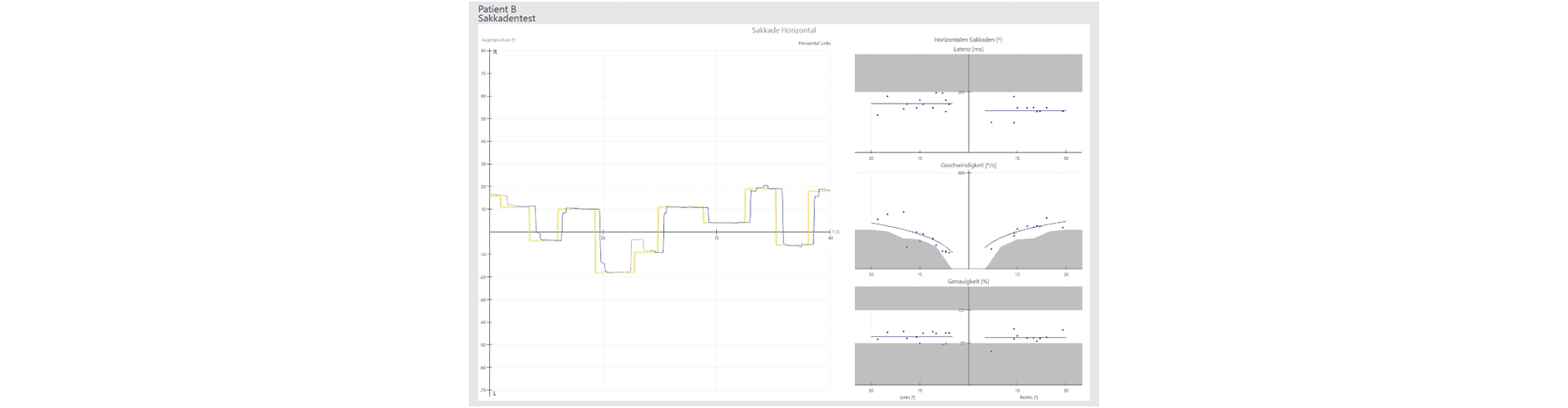
Pathologischer Befund Sakkadentest:

Zur Auswertung dienen drei Parameter:
Latenz: Eine zu lange Latenz kann auf ein Problem mit frontaler / frontoparietaler Kortex oder Basalganglien hinweisen. Wenn das Resultat einseitig/asymmetrisch ist, ist es noch auffälliger.
Geschwindigkeit: Eine zu langsame Geschwindigkeit kann Supranukleär oder Hirnstamm bedingt sein oder wegen einer Basal Ganglia Läsion vorkommen, oft in Zusammenhang mit einer neurodegenerativen Erkrankung.
Genauigkeit: Wir prüfen das Kleinhirn (Cerebellum). Wenn die Genauigkeit nicht gut ist, haben wir vermutlich auch in der Kalorik Auffälligkeiten, da Nystagmen in Cerebellum kalibriert werden. Bei Verdacht auf Hypometrie (Bewegungsuntermaß) kann eine Hirnstammläsion oder eine Neuro-degenerative Erkrankung die Ursache sein. Hypermetrie (Bewegungsübermaß, das Hinausschießen der Bewegung über das angestrebte Ziel hinaus) tritt bei cerebellären Störungen auf.
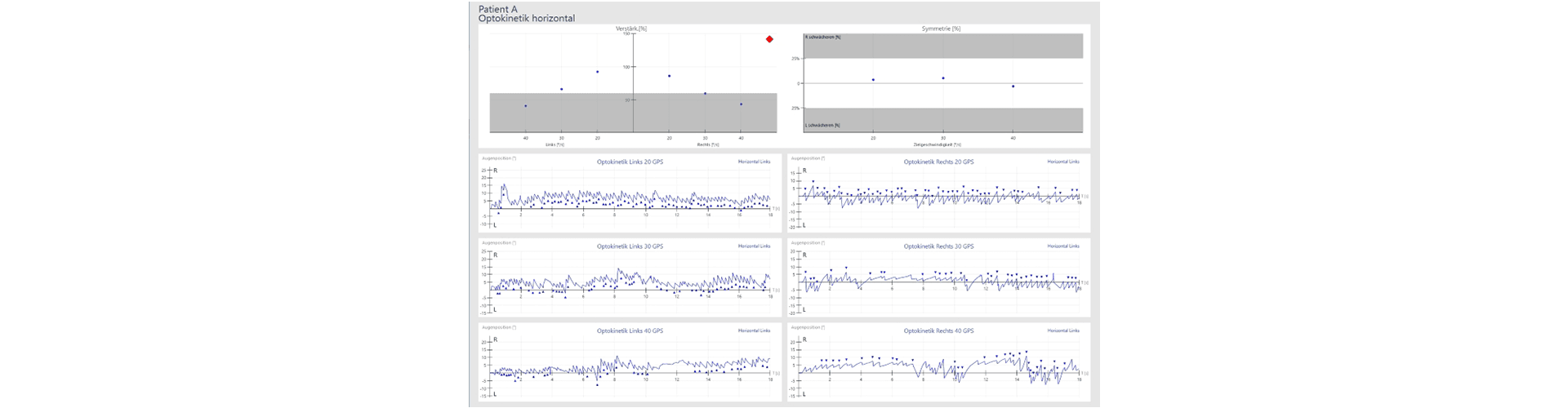
Der optokinetische Reflex erlaubt es den Augen einem bewegten Objekt zu folgen, während der Kopf still bleibt. Beim Test werden horizontale oder vertikale farbige Streifen, die sich nach rechts/links oder nach unten/oben bewegen als Stimulus eingesetzt. Dabei soll es zu einer langsamen Folgebewegung in Richtung der Streifenbewegung und zu Sakkaden in die Gegenrichtung kommen.
Dem Patienten sagt der Instrukteur, er soll die Linien auf dem Bildschirm in der Mitte des Bildes genau anschauen.
Die Unfähigkeit, einen symmetrischen optokinetischen Nystagmus (OKN) zu erzeugen, impliziert eine Funktionsstörung des zentralen Vestibularsystems. Man kann aber das Problem nicht genauer lokalisieren.
Patienten mit Funktionsstörungen versuchen allenfalls zu kompensieren, in dem sie durch das Bild hindurch starren (flache Kurve). Abnormale Optokinetik alleine ist nicht zwingend ein Hinweis auf eine Funktionsstörung mit dem zentralen Vestibularsystem, aber wenn es gepaart ist mit dem Blickfolgetest, gibt es dem Untersucher ein ganzheitliches Bild der zentralen vestibulären Funktion. Der optokinetische Test dient dazu, wenn die anderen oculo-motorischen pathologisch sind, hier nochmals die Bestätigung für eine zentrale Läsion zu erhalten. Treten normale horizontale und vertikale Optokinetische Nystagmen auf, so deutet dies auf eine intakte Hirnstammfunktion hin.
Normalbefund Optokinetik horizontal:
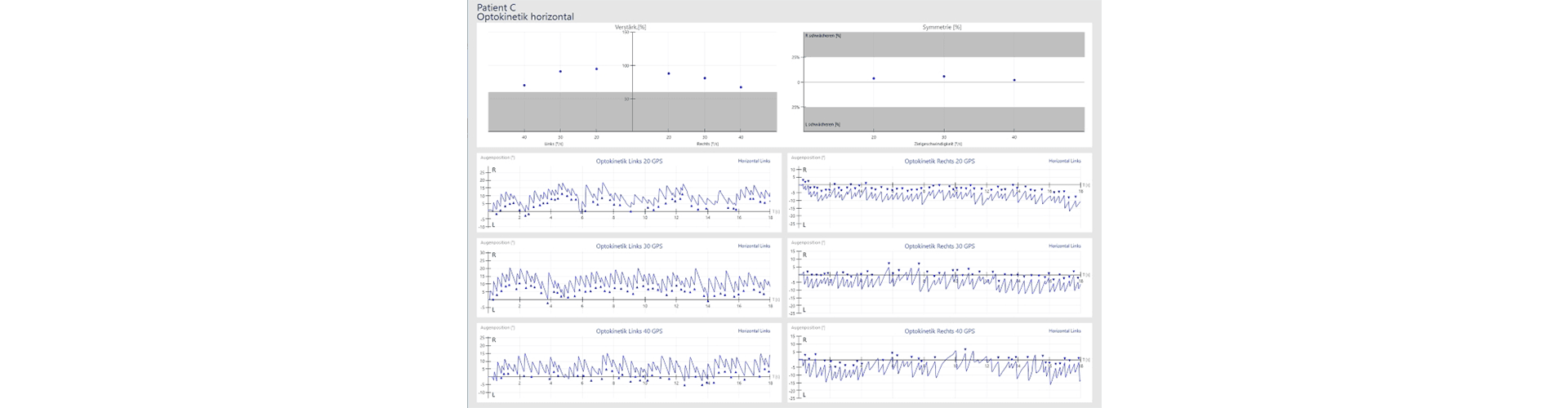
Testverfahren: Optokinetik horizontal, Einstellung: Streifenmuster gelb/blau, nach Links, 15°/s

Testverfahren: Optokinetik vertikal, Einstellung: Streifenmuster gelb/blau, nach Links, 30°/s
Pathologischer Befund Optokinetik horizontal:
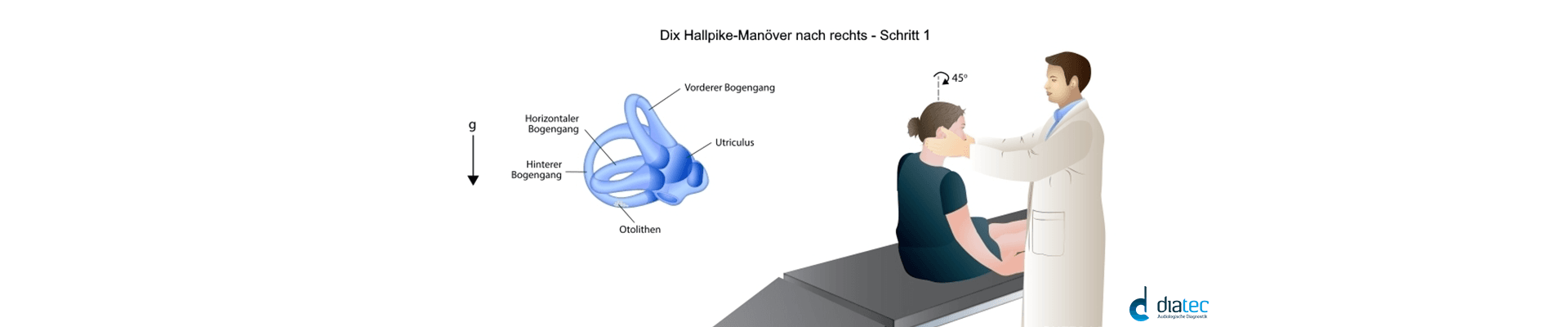
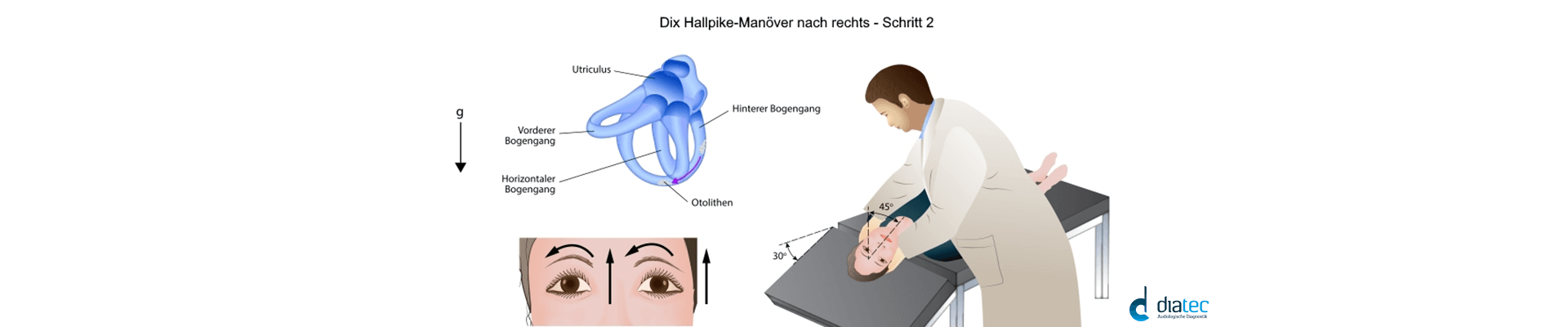
Der Zweck des Testes ist es den gutartigen Lagerungsschwindel (Benign Paroxysmal Positional Vertigo BPPV) zu erkennen. Dazu wird das Dix Hallpike-Manöver für die rechte und linke Seite durchgeführt.

Charakteristik von BPPV:
Der Sinn der Prüfung besteht darin, festzustellen, ob eine Änderung der Position der vestibulären Systeme im Raum einen Nystagmus hervorrufen. Er kann auf eine zentrale oder nicht-lokalisierende Ursache hinweisen.
Bei der Lageprüfung wird immer der Deckel auf die Brille angebracht, damit der Patient nicht fixieren kann.
Häufig getestete Positionen:
Jede Position soll 20 bis 30s gehalten werden. Treten Nystagmen auf, bitte das Fixationslicht einschalten und beobachten ob die Fixierung die Nystagmen unterdrückt.
Jede Position soll min. 60s gehalten werden. Die großen Otokonien verursachen zwar schnell Nystagmen, aber um die kleinen Otokonien auch zu sehen, muss die Position genügend lange gehalten werden.
Treten in einer Lage Nystagmen auf, deutet dies stark auf eine vestibuläre Funktionsstörung hin. Das Vorhandensein von Nystagmen als Folge einer Positionsänderung könnte auf Folgendes hinweisen, ist jedoch nicht darauf beschränkt: Nystagmen aufgrund einer zervikalen Pathologie und Nystagmen aufgrund einer Verletzung des vestibulären Endorgans. Zusätzliche Tests sind erforderlich, um die Pathologie weiter zu differenzieren.
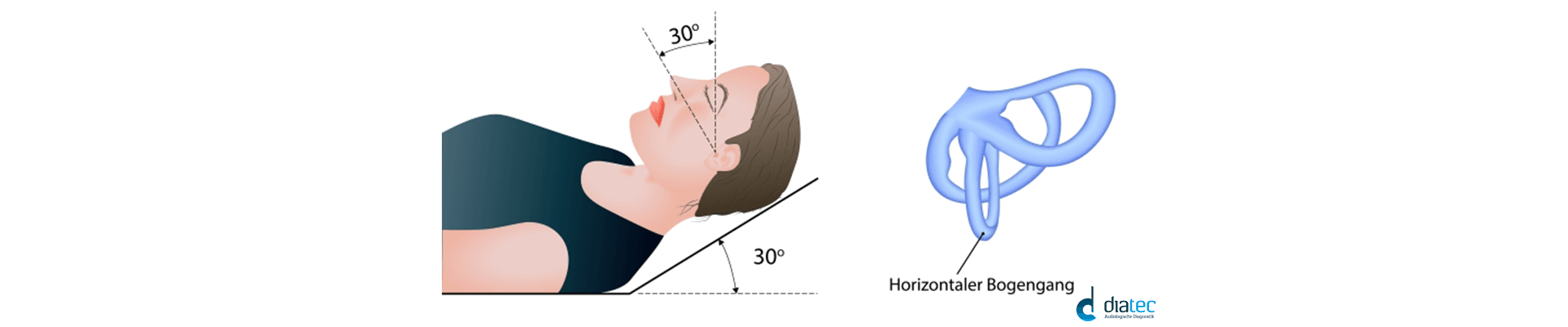
Die Kalorische Prüfung ist der Goldstandard der vestibulären Tests, welcher erlaubt die horizontalen Bogengänge einzeln zu testen. Der Zweck der kalorischen Spülung besteht darin, die Symmetrie des bilateralen peripheren Vestibularsystems zu bewerten und die exzitatorischen und inhibitorischen Reaktionen jedes vestibulären Endorgans unabhängig voneinander zu analysieren. Es wird die Unter- oder Unerregbarkeit des horizontalen Bogengans bei langsamen Drehbewegungen geprüft. Die kalorische Reizung entspricht einer Kopfbewegung mit 0.002 bis 0.004Hz.
Die Stimulierung wird mit Luft oder Wasser (sehr selten Eiswasser), das auf das Trommelfell gespritzt wird, gemacht. Dadurch wird das Trommelfell, die Gehörknöchelchen und somit auch das Endolymph-Fluid des lateralen Bogengangs einer Temperaturänderung unterzogen. Dies führt zu einer Bewegung des Endolymph-Fluids im Bogengang und somit zu einer Auslenkung der Cupula, was zu einer Stimulierung der Haarzellen führt. Warmes Wasser führt dazu, dass sich die Cupula zum Utriculus hin bewegt (= Reizung), kaltes Wasser drückt die Cupula vom Utriculus weg (=Hemmung). Der Bogengangsnerv meldet dem Hirn, dass sich der Patient bewegt, obwohl er dies nicht tut.
Die Stimulierung mit Wasser ist stärker als mit Luft. Es werden folgende Parameter für die Spülung empfohlen:

Ca. 15 bis 30 Sekunden nach Beginn der Spülung startet die Stimulierung und nach ca. 60 bis 90s ist der Höhepunkt der Stimulierung erreicht (= Kulminationsphase).
Normalbefund Kalorik, mit Freyss Diagramm:
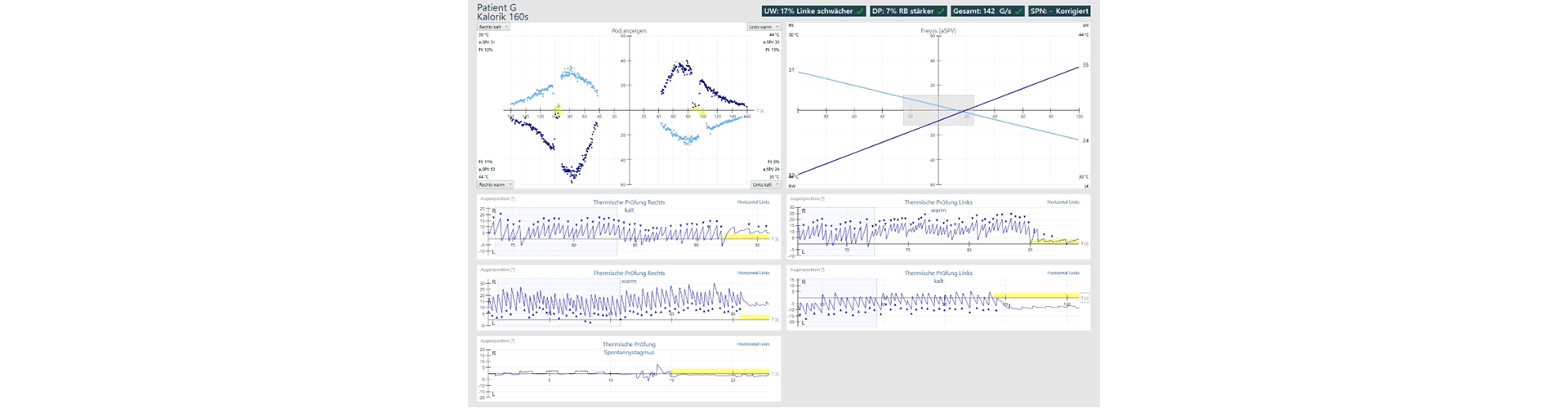
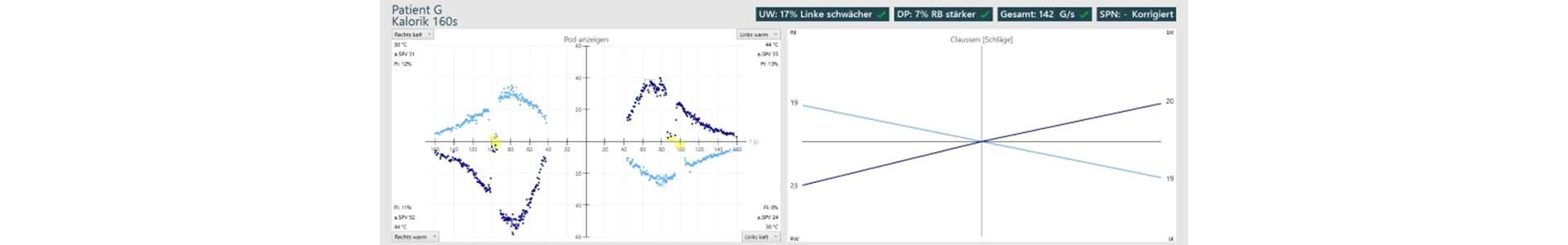
Normalbefund Kalorik, mit Claussen Diagramm:
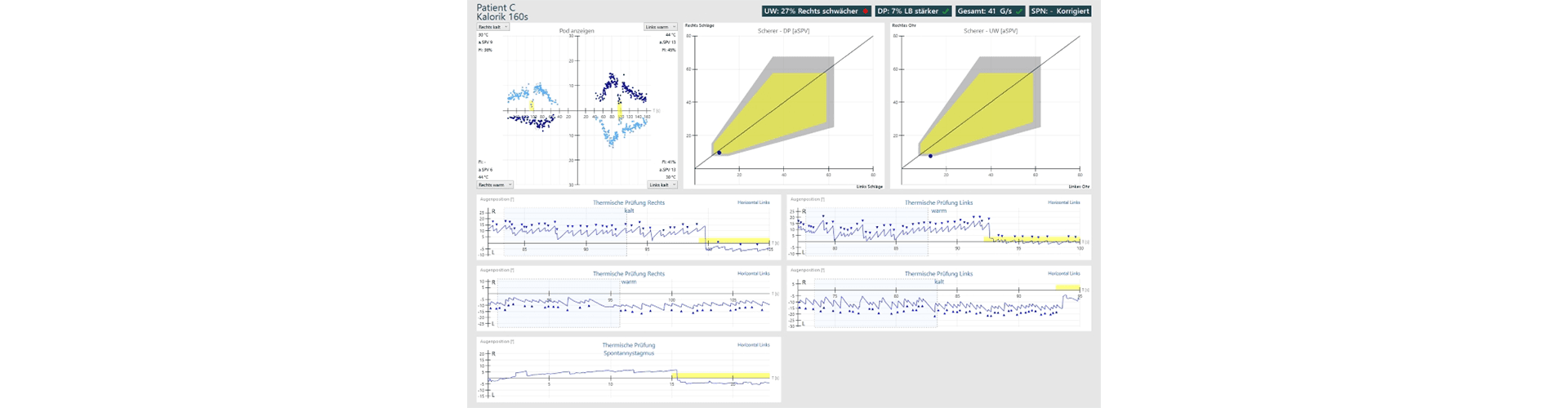
Pathologischer Befund Kalorik leichte Einseitige Schwäche rechts, mit Scherrer Diagramm:
Pathologischer Befund Kalorik Einseitige Schwäche rechts, mit Haid Stoll Diagramm:
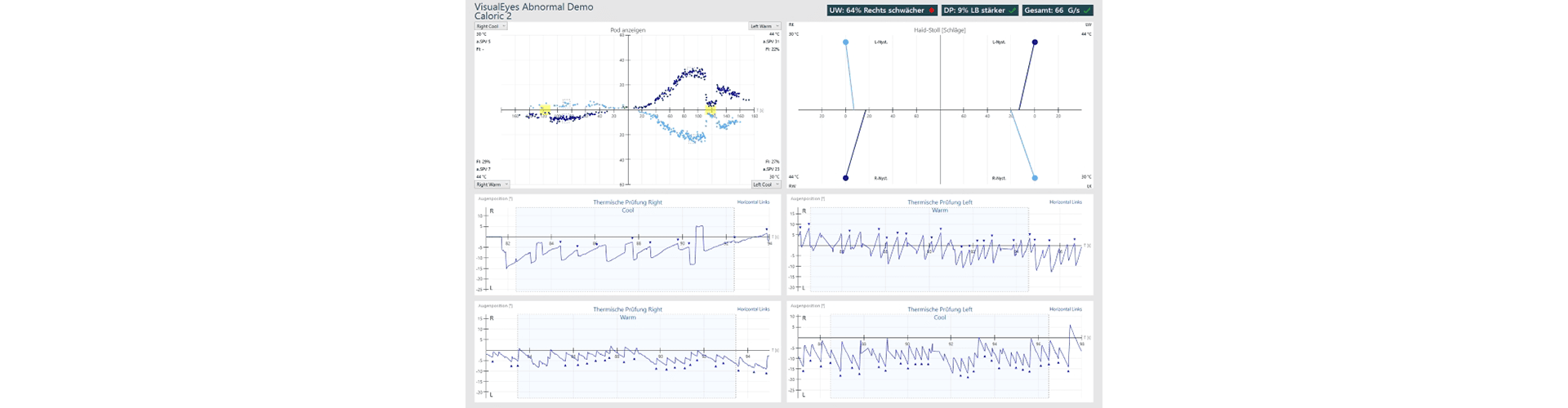
Zur Auswertung dienen folgende Parameter:
Sofern nur zwei Warmspülungen durchgeführt werden:
Nystagmus-Richtung:
Bei der Kalorik sind die durch warme Spülungen ausgelösten Nystagmen jeweils in die Richtung des jeweiligen Ohrs schlagend. Bei der kalten Spülung schlagen die Nystagmen zur Gegenseite.
Die Antwort sollte achsen- und spiegelsymmetrisch sein und eine klare Kulminationsphase aufweisen. Bei Aktivierung des Fixationslichtes müssen die Nystagmen unterdrückt werden können (gelb markierter Bereich).
Pathologische Resultate:
Patientenanweisung im Voraus:
Wenn der Patient ankommt, muss eine Prüfung mit dem Otoskop aus folgenden Gründen gemacht werden:
Krümmung des Gehörgangs erkennen
ggf. Mittelohrpathologien erkennen
ggf. Verstopfungen im Gehörgang erkennen
Normalerweise wird mit warmen Spülungen begonnen, da diese eine stärkere Antwort auslösen. Bei der Kalorik ist wichtig, dass nach jeder Spülung die Schlagrichtung der Nystagmen geändert wird, daher empfehlen wir die oben aufgeführte Reihenfolge einzuhalten. Ebenfalls sehr wichtig ist, dass dem Patienten genügend Erholungszeit zwischen den Spülungen gewährt wird, so können Reaktionsüberlagerungen verhindert werden.
Beim Abschwächen der Kulminationsphase wird das Fixationslicht automatisch von der Software eingeschalten. Der Patient soll dieses Licht mit den Augen fixieren, dabei wird geprüft, ob er dadurch die Nystagmen unterdrücken kann (falls er dies nicht kann, kann dies auf ein zentrales Problem hinweisen).
Die Auswertung der Kalorik kann in verschiedenen Diagrammen z.B. im Schmetterlingsdiagramm nach Claussen dargestellt werden.
Bei einer monoculären Ableitung kann das zweite Auge nicht beurteilt werden. Somit können pathologische Pupillenbewegungen wie konvergenter oder divergenter Nystagmus oder andere pathologische Nystagmusformen oder Sakkaden des zweiten Auges nicht erkannt werden.
Wir empfehlen Ihnen aus den oben genannten Gründen für die Durchführung der Video-Nystagmographie bzw. Video-Okulographie das System Visual Eyes 515 bzw. Visual Eyes 525 von Interacoustics.
